全身麻醉成年患者术后早期饮水的循证实践
时间:2025-02-19 12:11:35 热度:37.1℃ 作者:网络
【论著】
本研究将全身麻醉成年患者术后早期饮水的最佳证据进行整合,制定临床质量审查指标,进行障碍因素分析,制定并应用改进措施,为术后早期规范饮水提供依据。
1 资料与方法
本研究遵循澳大利亚Joanna Briggs循证卫生保健中心(JBI)的循证卫生保健模式,从证据应用前基线审查、证据临床应用和证据应用后的再审查3个阶段进行证据转化。
1.1 构建团队
项目小组核心成员共10名,其中主任医师1名、副主任医师2名、主任护师1名、副主任护师2名、主管护师2名、护师2名;学历结构为博士3名、硕士2名、学士5名。3名外科主任医师和麻醉医师负责方案指导和支持,1名护理培训导师负责沟通交流和咨询,2名麻醉手术科护士长负责人力调配、方案修正和临床监督,2名护理研究生负责人员循证知识培训和资料收集分析,2名临床护理骨干负责证据总结、方案制定和实施。
1.2 确定问题
采用PIPOST模式构建循证问题[7]:P(population),麻醉重症监护治疗病房(AICU)的非胃肠道手术患者;I(intervention),全身麻醉成年患者术后早期饮水的管理措施;P(professional),麻醉科护士;O(outcome),护士对相关知识掌握及执行情况,患者饮水后呛咳误吸、低氧血症的发生率、口干/口渴缓解程度及舒适度评分,患者饮水体验满意度;S(setting),AICU;T(type of evidence),临床决策支持系统资源、指南、最佳实践、证据总结、专家共识、系统评价及原始研究。
1.3 获取证据
采用主题词和关键词相结合的方法进行检索,以“general anesthesia surgery/anesthesia recovery period/post‑anesthesia/post anesthesia nursing/postoperative period/perioperative period”“a small mount of water /oral intake/ice/intake/drinking water/early water intake/early oral intake/thirst”“adults/adults patient”为英文关键词,以“全身麻醉手术/全身麻醉术后/全身麻醉/麻醉复苏期/麻醉苏醒期/麻醉恢复期/围手术期”“成年人/成年患者”“进食水/饮水/口渴/冰块/口干”为中文关键词。按照6S金字塔模型,自上而下检索美国国立指南库、国际指南图书馆、苏格兰校际指南网、英国国家卫生与临床优化研究所、加拿大安大略注册护士学会网站;其次检索BMJ Best Practice、Cochrane Library、Up To Date、澳大利亚JBI循证卫生保健中心数据库、护理文献累积索引数据库、PubMed、Embase、中国知网、维普资讯、万方数据等数据库。对检索到的文献进行质量评价,获取相关证据,检索时限为建库至2022年5月1日。文献纳入标准:与主题相关的公开发布并能检索到全文的文献,语言限定为中英文。排除标准:采用《临床指南研究与评价系统》对指南进行评价;采用JBI循证卫生保健中心(2016)的真实性评价工具对专家共识进行评价;采用JBI制订的文献质量评鉴标准对文献进行评定,排除评分在70%以下的文献;排除重复文献、与研究内容不符的文献。由两名经过系统学习循证护理的研究人员独立完成文献质量评价,对评价意见冲突时,咨询第三位专业人员讨论决定。最终纳入16篇文献,包括临床指南3篇,临床决策1篇,专家共识1篇,系统评价1篇,证据总结1篇,原始研究9篇。
1.4 基线调查
1.4.1 制定审查指标
研究团队结合临床情境、专业判断及患者需求,在JBI证据的FAME[可行性(F)、适宜性(A)、临床意义(M)、有效性(E)]结构指导下,对提取证据进行讨论,最终纳入15条最佳证据并制定了15项临床审查指标。见表1。


1.4.2 基线审查
2022年11月1日至2022年11月31日进行基线审查。对第1、2条审查指标采用查询法,查询科室是否有相关流程、相关培训及考核记录;对第3~15条审查指标采用现场观察法和问卷调查法,观察麻醉科护士对全身麻醉成年患者术后早期饮水最佳证据执行情况,调查护士对相关知识的掌握情况;术后早期饮水共纳入AICU患者100例,年龄≥18岁且能正常交流和配合。
1.4.3 障碍因素和促进因素分析
根据基线审查结果,采取头脑风暴法分析障碍因素如下。① 系统层面:科室缺乏完善的患者术后早期饮水规范和相关并发症的应急预案,缺少饮用水装置;AICU的工作现状为收治的患者多数在24 h内周转,临床工作节奏较快。② 实践者层面:医护人员对全身麻醉患者术后早期饮水管理证据缺乏认知,担心患者发生饮水后反流、呛咳等;依据传统观念及工作经验不能解决患者口渴问题。③ 患者层面:患者手术类型、病情和体位限制。
促进因素分析如下:① 团队合作便利,外科医师、麻醉医师和麻醉科护士均在手术室内工作,沟通交流及时便捷,AICU医护人员实时监测患者病情,能够保证患者安全;② 循证团队支撑,护理部和科室循证学组推进,定期进行临床证据更新;③ AICU患者对术后早期饮水需求较高。
1.4.4 采取行动
制定饮水相关制度及规范,包括优化《全身麻醉成人患者术后早期饮水操作流程》,建立饮水并发症应急处理团队,制定《术后早期饮水发生误吸紧急处理流程》。开展相关培训,包括制定培训计划,采用多媒体理论知识培训、晨间交接班时提问、护理查房实践等方式,加强护士对循证实践的系统学习。
1.5 效果评价
1.5.1 证据应用后再审查
2023年1月1日至2023年1月31日采用与基线审查时相同的指标、方法进行评价。证据应用后再次纳入AICU患者100例。
1.5.2 评价指标
1.5.2.1 护士知识掌握情况及护士实践依从性改变情况
护士对证据知晓情况,即护士知识掌握得分。护士实践依从性改变是通过现场记录护士的实际操作情况,对证据应用前护士执行率<60%的审查指标进行证据应用后评价。
1.5.2.2 证据应用前后患者口干/口渴程度、口咽不适程度
采用数字分级评分法(NRS)评估患者的口干/口渴程度和口咽不适程度,NRS将口干/口渴感程度用0~10共11个间隔相同的数字标记,0表示无口干(口渴)或口咽不适(记作0分),10表示最强烈的口干/口渴和口咽不适(记作10分),分数越高感觉越强烈,患者在评估者指导下选择一个数字代表其口干/口渴程度和口咽不适程度。
1.5.2.3 证据应用前后患者饮水后恶心/呕吐、呛咳和低氧血症的发生情况
统计证据应用前后患者饮水后恶心/呕吐、呛咳和低氧血症的发生频次。
1.5.2.4 证据应用前后患者饮水体验满意度比较
患者饮水体验满意度用1~5分评定法,分值越高代表满意度越高。
2 结 果
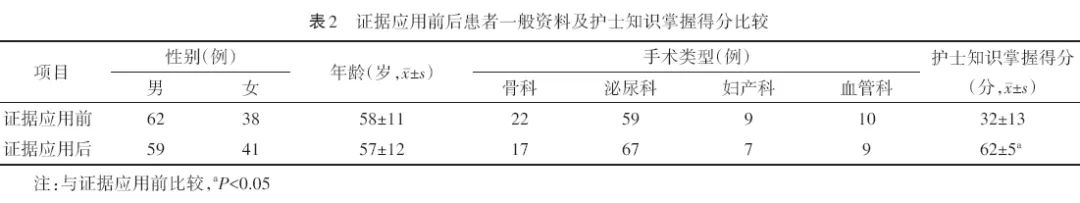
2.1 患者一般资料及护士知识掌握得分比较
两组患者证据应用前后性别、年龄和手术类型差异无统计学意义(均P>0.05)。与证据应用前比较,证据应用后护士知识掌握得分提高(t=−20.03,P<0.001)。见表2。
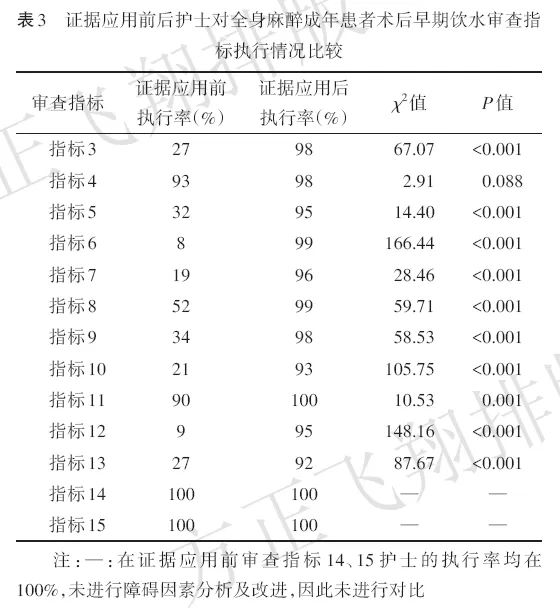
2.2 护士实践依从性改变
与证据应用前比较,证据应用后,除了对审查指标4的执行率差异无统计学意义(P>0.05)及对审查指标11的执行率提高(P<0.05)外,护士对审查指标3、5、6、7、8、9、10、12、13(证据应用前护士执行率<60%)的执行率均提高(均P<0.05)。见表3。
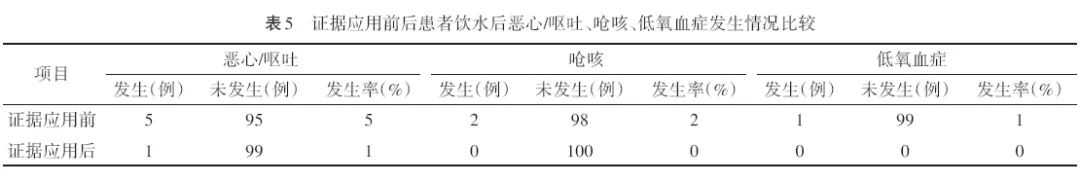
2.3 患者层面改变
与证据应用前比较,证据应用后患者口干/口渴程度(t=41.99,P<0.001)和口咽不适程度(t=17.56,P<0.001)下降(表4),患者饮水后恶心呕吐、呛咳和低氧血症的发生情况差异无统计学意义(均P>0.05,表5),患者饮水体验满意度[(3.4±0.8)分比(4.7±0.5)分]提高(t=−13.55,P<0.001)。

3 讨 论
3.1 最佳证据的循证实践完善了科室相关制度和规范
通过本次循证实践,制定了《全身麻醉成人患者术后早期饮水操作流程》,以提高护士对早期饮水的知识掌握,并规范饮水操作前评估和实施。针对快节奏的工作现状,根据AICU患者数量的变化规律,合理安排各个时间段的护理人员数量,优化了护士的工作职责和当班护士的能级配比,保证实施全身麻醉患者术后早期饮水的可行性。组织培训学习,提高了护士对最佳证据的知识水平和技术操作能力。经过培训,护士对术后早期饮水实践的依从性有了较大提高。另外,为了进一步推进该项目并提供更优质的护理服务,将术后早期饮水纳入科室的优质护理服务项目,进行常态化的管理。
3.2 最佳证据的循证实践对全身麻醉术后患者早期饮水安全、有益
本研究证实规范的饮水前评估和科学的实施术后饮水方案能够提高全身麻醉成年患者术后舒适度和促进早日康复。本次循证实践将饮水时间提前至清醒拔管后,能够保证患者安全及提高患者舒适度。当患者提出饮水需求时,首先评估患者的病情和手术方式。研究报道妇科、骨科手术和肺部手术以及其他不涉及胃肠道的手术(如经鼻手术)和肝胆手术,早期少量饮水是安全的,本研究纳入的患者包括骨科、泌尿科、妇产科和血管科手术患者,同样能够保证患者安全。对于麻醉苏醒状态的评估,证据推荐Steward评分≥4分或Aldrete评分≥8分即可实施饮水方案,但是考虑本研究实施场所在AICU内,收治的患者相对较重,因此采用Aldrete评分≥10分或Steward评分≥6分保证患者完全苏醒,进而保证患者饮水安全;接着通过饮水试验再次确定患者饮水的耐受性。本研究表明,通过评估患者病情和手术方式、评估麻醉苏醒状态、评估患者饮水耐受性后,实施规范的饮水流程能够避免发生呛咳和误吸等不良反应,促进患者安全与舒适。另外,对于不能早期饮水的患者,应做好患者心理护理和健康教育,采用替代措施尽量缓解患者不适,如湿棉签或唇膏擦拭口唇减轻干裂,或使用喷壶喷出少量水雾进行口腔湿化等,均能一定程度上缓解口干口渴不适感。最后为保证饮水过程中的突发事件,应制定术后早期饮水呛咳误吸紧急处理预案,饮水过程中密切关注患者,一旦发生呛咳、误吸,则立即停止饮水,启动应急预案。本研究证实,全身麻醉成年患者术后早期饮水提高患者的舒适度,不增加恶心/呕吐、呛咳和低氧血症的发生,这与其他研究结果一致。
国际麻醉学与复苏杂志,2025,46(01):36-41 .
DOI:10.3760/cma.j.cn321761-20240906‑01188


