高流量氧疗和呼吸机的区别
时间:2023-09-26 20:17:00 热度:37.1℃ 作者:网络
“我的邻居已被检测到 Covid 阳性并被送往附近的医院”,几天前报道了一名 WhatsApp 小组成员。另一名成员问她是否使用呼吸机?第一个成员回答说她实际上是在接受“氧气疗法”。第三名成员插话说:“哦!这还不错。我母亲使用制氧机已经快2年了。另一位知识渊博的成员评论说:“这不一样。制氧机是低流量氧气疗法,医院用来治疗急性患者的是高流量氧气疗法。
其他人都想知道,呼吸机和氧气疗法到底有什么区别——高流量还是低流量?!
每个人都知道使用呼吸机是严重的。接受氧疗有多严重?
COVID19 中的氧疗与通气
近几个月来,氧疗已成为COVID19患者治疗的流行语。2020 年 3 月至 5 月,印度和全球范围内对呼吸机进行了疯狂的争夺。世界各国政府和人民都非常了解了COVID19如何导致体内氧饱和度降低。人们注意到,一些呼吸困难的患者在到达医院急诊室时,氧饱和度或SpO2水平甚至降低到50-60%,没有太多其他感觉。
正常血氧饱和度范围为94-100%。血氧饱和度<94%被描述为“缺氧”。缺氧或低氧血症可能导致呼吸困难并导致急性呼吸窘迫。每个人都在很大程度上认为呼吸机是急性 Covid19 患者的答案。然而,最近的统计数据显示,只有大约 14% 的 COVID-19 患者会发展为中度至重度疾病,需要住院治疗和氧气支持,只有另外 5% 的人实际需要入住重症监护室和支持治疗,包括插管和通气。
换句话说,86%的COVID19检测呈阳性的人要么没有症状,要么表现出轻度至中度症状。
这些人既不需要氧疗,也不需要通气,但上述14%的人需要。世卫组织建议对呼吸窘迫、缺氧/低氧血症或休克患者立即进行补充氧疗。氧疗的目的是使其血氧饱和度恢复到>94%。
以防万一您或您所爱的人恰好属于上述 14% 类别——您可能想了解更多关于氧气治疗的信息。
您可能想知道氧疗与呼吸机有何不同。
氧气装置和输送系统有哪些?
它们是如何工作的?有哪些组件?
这些设备的功能有何不同?
它们在收益和风险方面有何不同?
有哪些适应症 – 谁需要氧疗,谁需要呼吸机?
氧疗设备与呼吸机有何不同?
要了解氧疗设备与呼吸机的不同之处,我们必须首先了解通气和氧合之间的区别。
通气与氧合
通气 – 通气是正常自主呼吸的活动,包括吸气和呼气的过程。如果患者无法自己完成这些过程,他们可能会被放在呼吸机上,呼吸机为他们进行。
氧合 – 通气对于气体交换过程至关重要,即向肺部输送氧气和从肺部去除二氧化碳。氧合只是气体交换过程的第一部分,即将氧气输送到组织。
高流量氧疗和呼吸机的区别本质上如下。氧疗只涉及给你额外的氧气——你的肺仍然进行吸收富氧空气和呼吸富含二氧化碳的空气的活动。呼吸机不仅为您提供额外的氧气,它还完成肺部的工作 - 吸气和呼气。
谁(什么类型的患者)需要氧疗和谁需要通气?
为了应用适当的治疗,需要确定患者的问题是氧合不良还是通气不良。
呼吸衰竭可能由于以下原因而发生
-
氧合问题导致低氧但正常 - 低水平的二氧化碳。也称为低氧血症性呼吸衰竭 – 当肺部无法充分吸收氧气时,通常会发生这种情况,通常是由于急性肺部疾病导致液体或痰占据肺泡(肺的最小囊状结构,用于交换气体)。二氧化碳水平可能正常或低,因为患者能够正常呼气。患有这种疾病 - 低氧血症的患者通常接受氧疗治疗。
-
导致低氧和高二氧化碳水平的通气问题。也称为高碳酸血症性呼吸衰竭 – 这种情况是由于患者无法通气或呼气引起的,导致二氧化碳积聚。然后,CO2 积聚会阻止它们吸入足够的氧气。这种情况通常需要呼吸机的支持来治疗患者。
为什么低流量氧疗设备不适用于急性病例?
在急性病例中,为什么我们需要高流量氧疗而不是使用简单的制氧机?
我们体内的组织需要氧气才能生存。长时间(超过4分钟)组织中缺氧或缺氧可能导致严重伤害,最终导致死亡。虽然医生可能需要一些时间来评估根本原因,但同时增加氧气输送可以防止死亡或残疾。
一个正常的成年人在中等活动水平下每分钟呼吸20-30升空气。我们吸入的空气中有21%是氧气,即约4-6升/分钟。在这种情况下,FiO2或吸入氧的比例为21%。
然而,在急性病例中,氧气在血液中的溶解度可能很低。即使吸入氧浓度为 100%,溶解氧也可能仅提供静息组织需氧量的三分之一。因此,解决组织缺氧的一种方法是将吸入氧(FiO 2 )的比例从正常的21%增加。在许多急性情况下,短时间(甚至长达48小时)60-100%的吸入氧浓度可以挽救生命,直到可以决定和给予更具体的治疗。
低流量氧气设备在急性护理中的适用性
低流量系统的流量低于吸气流量(如上所述,正常吸气流量在20-30升/分钟之间)。制氧机等低流量系统产生 5-10 升/分的流速。即使它们提供的氧气浓度甚至高达90%,因为患者需要吸入室内空气来弥补平衡吸气流量的需求 - 整体FiO2可能优于21%,但仍然不足。此外,在低氧气流速(<5 l/min)下,由于呼出的空气没有从面罩中充分冲洗,因此可能会对陈旧的呼出空气进行显着的再呼吸。这导致二氧化碳的保留率更高,也减少了新鲜空气/氧气的进一步摄入。
此外,当通过面罩或鼻塞以 1-4 l/min 的流速输送氧气时,口咽或鼻咽(气道)提供足够的加湿。在较高的流速下或当氧气直接输送到气管时,需要额外的外部加湿。低流量系统没有配备这样做的设备。此外,FiO2 无法在低流量系统中准确设置。
总的来说,低流量氧气系统可能不适合急性缺氧病例。
高流量氧气设备在急性护理中的适用性
高流量系统是指可以匹配或超过吸气流量的系统,即 20-30 升/分钟。目前可用的高流量系统可以产生2-120升/分钟的流量,就像呼吸机一样。FiO2可以精确设置和监控。FiO2可以接近90-100%,因为患者不需要呼吸任何大气,气体损失可以忽略不计。呼出气体的再呼吸不是问题,因为面罩被高流速冲洗。它们还通过保持气体中的水分和足够的热量来润滑鼻腔通道,从而提高患者的舒适度。
总体而言,高流量系统不仅可以改善急性病例所需的氧合,还可以减少呼吸功,从而大大减少患者肺部的压力。因此,它们非常适合在急性呼吸窘迫的情况下达到这一目的。
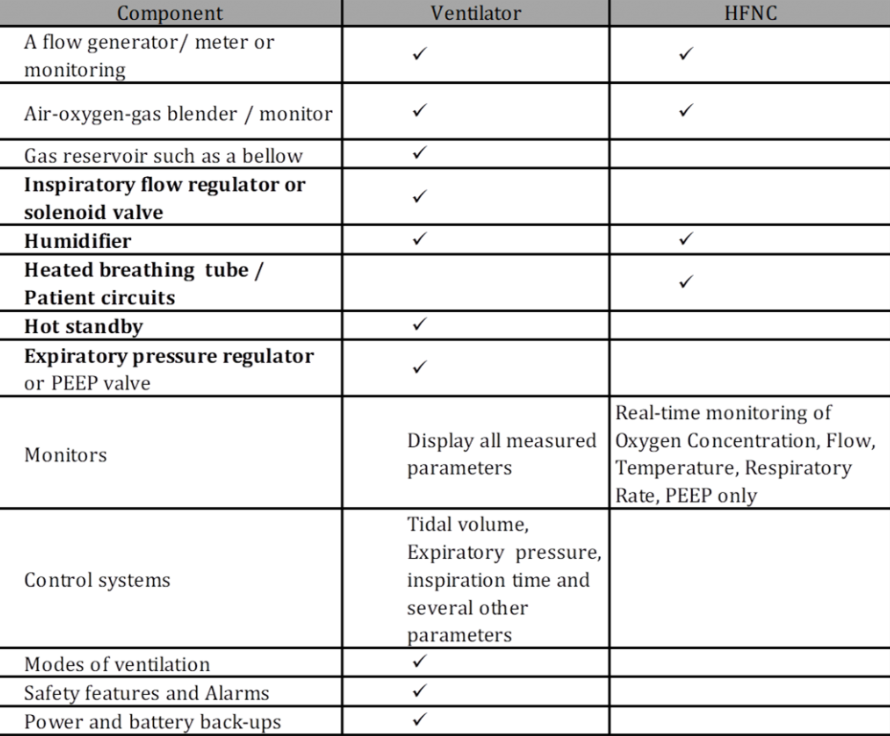
高流量鼻导管与呼吸机的组成部分是什么?
我们已经看到,至少需要一个高流量氧疗(HFOT)系统来治疗急性呼吸衰竭病例。让我们来看看高流量 (HF) 系统与呼吸机有何不同。两台机器的不同组件是什么,它们的功能有何不同?
两台机器都需要连接到医院的氧气源,如管道或气瓶。高流量氧疗系统很简单:
流量发生器,
空气-氧气混合器,
加湿器,
加热管和
输送装置,例如鼻导管。
呼吸机工作原理
另一方面,呼吸机的范围更广。它不仅由HFNC的所有组件组成,还具有呼吸,控制和监测系统以及警报,可为患者执行安全,受控,可编程的通气。
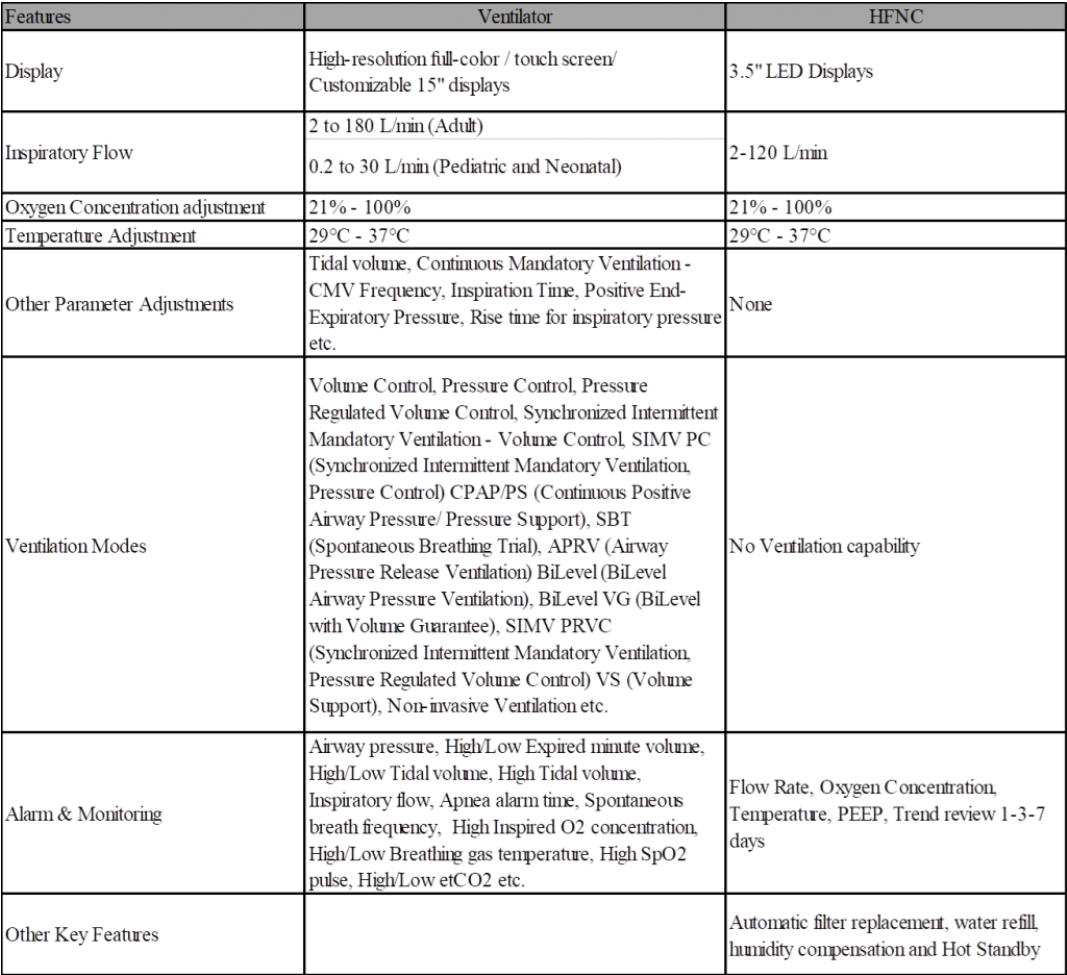
机械通气中最重要的编程参数是:
-
通气模式(容积、压力或双重通气),
-
方式(受控、辅助、支持通气),以及
-
呼吸参数。主要参数是潮气量和分钟容积、峰值压力(压力模式)、呼吸频率、呼气末正压、吸气时间、吸气流量、吸呼比、暂停时间、触发灵敏度、支持压力和呼气触发灵敏度等。
警报 – 为了检测呼吸机的问题和患者的变化,可以使用潮气量和分钟量、峰值压力、呼吸频率、FiO2 和呼吸暂停警报。
呼吸机和HFNC的基本组件比较
呼吸机和HFNC的功能比较
通气与 HFNC – 益处和风险
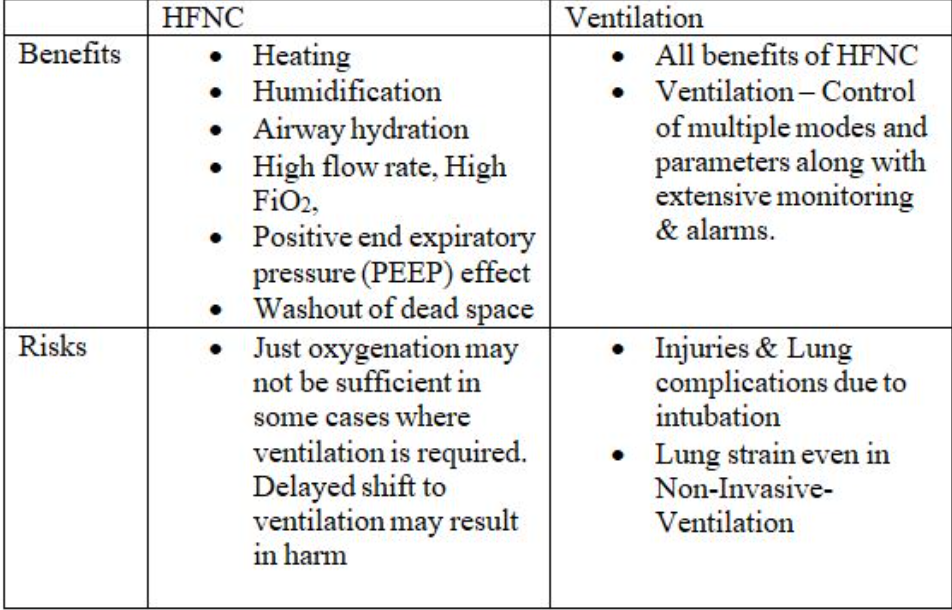
通气可以是侵入性的或非侵入性的。 在有创通气的情况下,通过口腔将管子插入肺部以协助通气。医生喜欢尽可能避免插管,因为对患者有潜在的有害影响并且难以管理。
插管虽然本身并不严重,但可能导致
-
肺部、气管或喉咙等损伤和/或
-
可能存在以下风险
-
液体积聚,
-
误吸或
-
肺部并发症。
无创通气
无创通气是尽可能的首选。NIV通过连接到加湿系统的常用面罩,加热加湿器或热湿交换器以及呼吸机,通过外部向肺部施加正压来提供自发通气的帮助。最常用的模式结合了压力支持 (PS) 通气加呼气末正压通气 (PEEP),或简单地应用持续气道正压通气 (CPAP)。压力支持是可变的,具体取决于患者是吸气还是呼气以及他们的呼吸努力。
NIV通过正压改善气体交换并减少吸气力。它被称为“非侵入性”,因为它是在没有任何插管的情况下交付的。然而,NIV 可能导致压力支持促进的高潮气量,并可能加重先前存在的肺损伤。
HFNC的优势
通过鼻导管输送高流量氧气的另一个优点是通过更好的 CO2 清除率连续冲洗上气道死腔。这减少了患者的呼吸功并改善了氧合。此外,高流量氧疗可确保高 FiO2。HFNC通过鼻塞以稳定的速率输送加热和加湿气流,为患者提供良好的舒适度。HFNC系统中气体的恒定流速根据患者的呼吸努力在气道中产生可变压力。与传统(低流量)氧疗或无创通气相比,使用高流量氧疗可减少插管的需要。
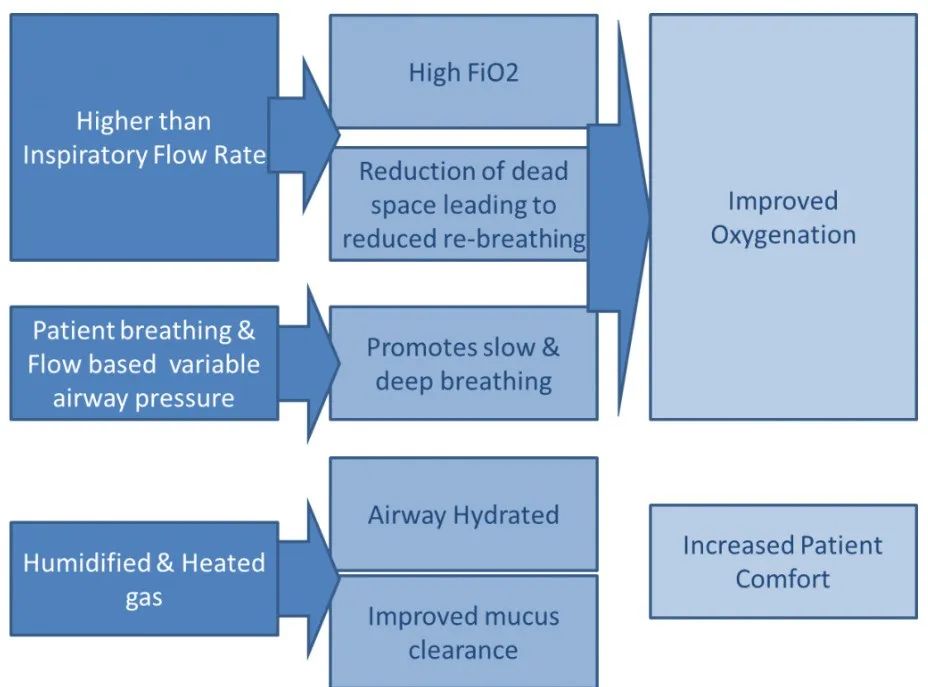
HFNC优势
急性呼吸系统疾病的治疗策略旨在提供足够的氧合。同时,重要的是在不损伤呼吸肌的情况下保持或加强患者的肺部活动。
因此,HFOT 可被视为这些患者氧合的一线策略。然而,为了避免因通气/插管延迟而造成任何伤害,持续监测至关重要。
HFNC与通气的益处和风险摘要
使用HFNC和呼吸机治疗新冠肺炎
据估计,大约 15% 的 COVID19 病例需要氧疗,其中不到 1/3 可能需要通气。如前所述,重症监护人员尽可能避免插管。氧疗被认为是缺氧病例的一线呼吸支持。因此,近几个月来HFNC的需求有所增加。HFNC在市场上的流行品牌有...等。
https://www.primedeq.com/blog/difference-between-high-flow-oxygen-therapy-and-ventilator/


