病例分享:当结核与肺癌共存,辨别与治疗!
时间:2024-07-01 19:05:31 热度:37.1℃ 作者:网络
前言:临床上检查发现肺部阴影,结核与肿瘤本就有时很难区分,如何区分两者?如果进行临床决策?该不该手术干预?怎样的情况下可以针对肺结节手术切除?其实有时候是考验医生临床总体决策能力的事。近段时间有位合并肺结核的肺结节患者,考虑是肺癌,我们是怎么来判定,并建议其治疗的呢?与你分享一下,供大家参考。
病史信息:

患者女性,于2021年在某医院检查发现右上叶阴影,随访无明显增大,但2024年5月复查后叫我看片子,我考虑右上结节考虑早期肺癌可能性大,建议其择期来医院手术为宜。但其中叶曾确诊为肺结核。手术能不能做?会不会右上阴影也是结核?
前期交流:
我建议其手术切除肺结节,但前提是结核情况要稳定并完成既定的疗程。因为肺部结节虽考虑恶性,但仍是混合密度,不是马上就会有转移风险的那种。
既往结核的相关检查:





结核相关的化验当时均阳性,且经气管镜检查确诊为肺结核,治疗已经13个月。
来杭州市第一人民医院后气管镜检查确认结核无活动:

气管镜检查示左上叶及右中叶碳沫沉积,中叶开口瘢痕狭窄,外侧段开口狭窄。

气管镜病理未见异型,也没说有结核活动情况。术前痰找抗酸杆菌阴性。
影像展示与分析:
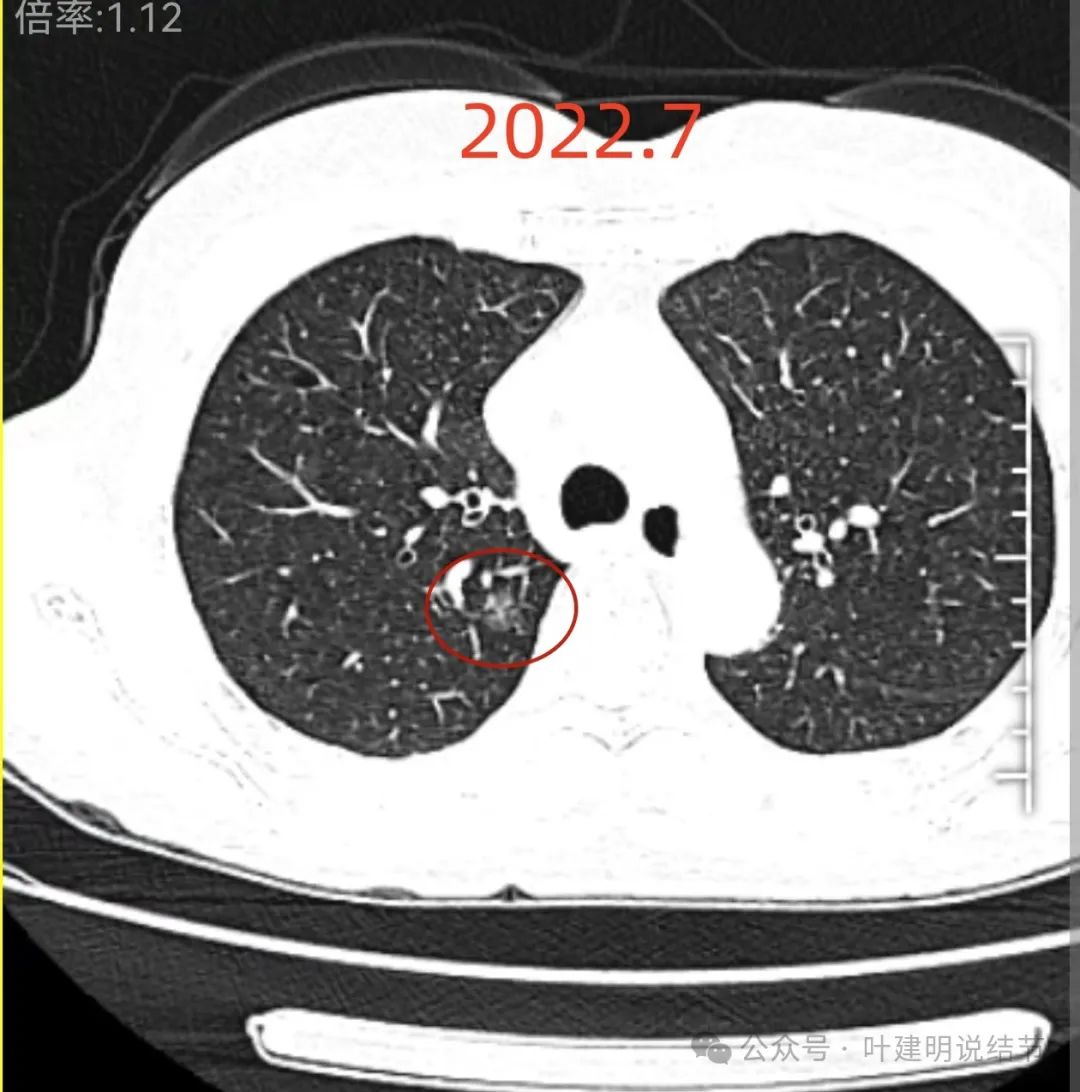
2022年7月时右上叶就有磨玻璃影,整体轮廓较清,灶内密度稍不均。
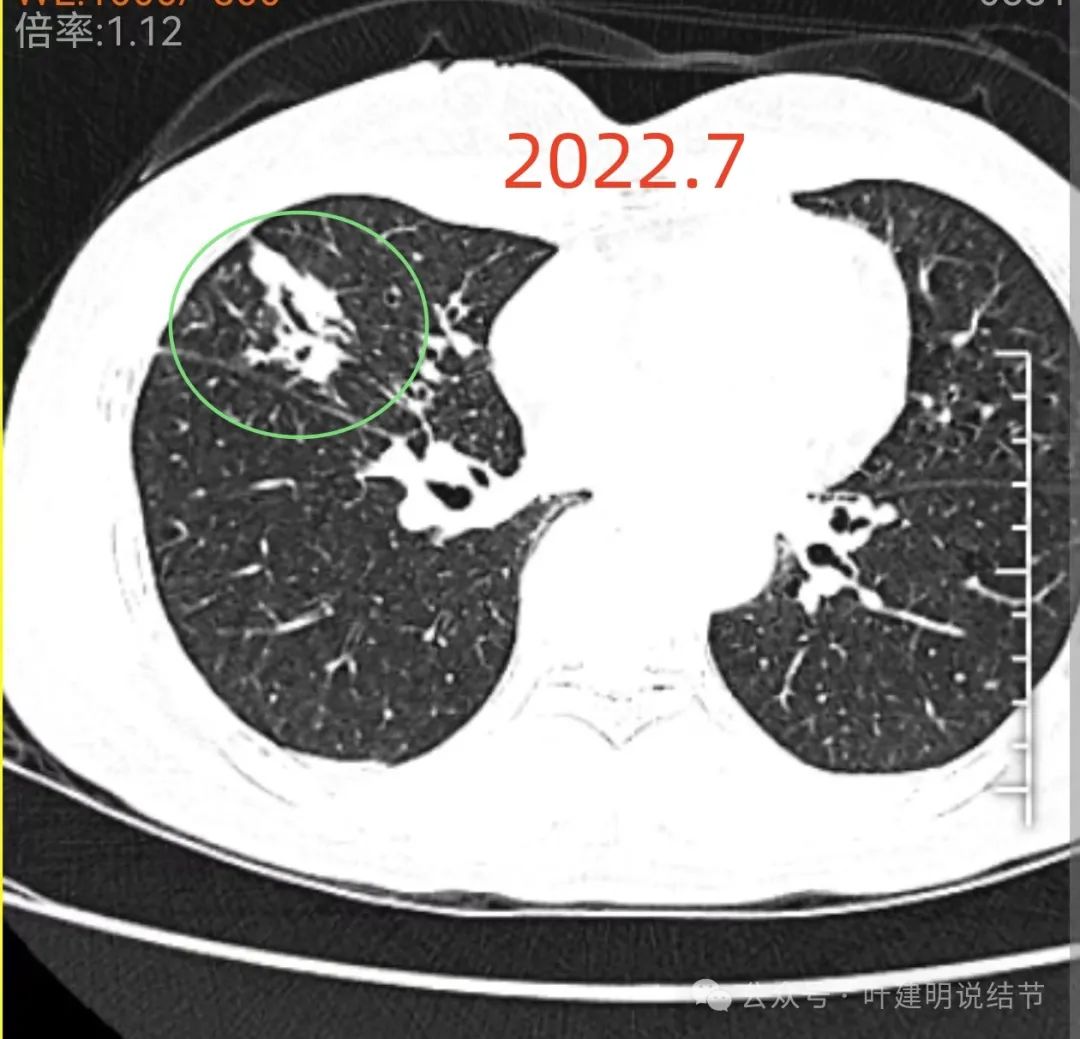
右中叶有团片影,密度甚高,缺乏收缩力,灶内有支气管通气或扩张。
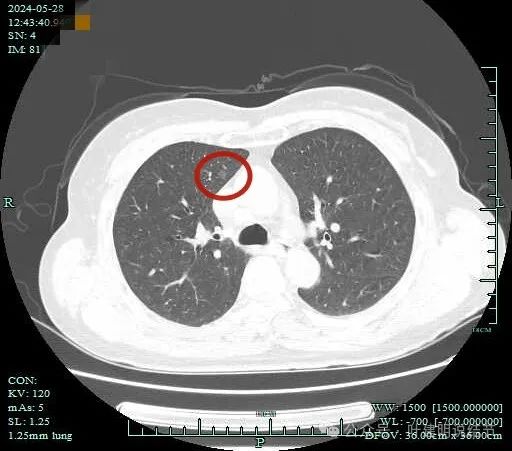
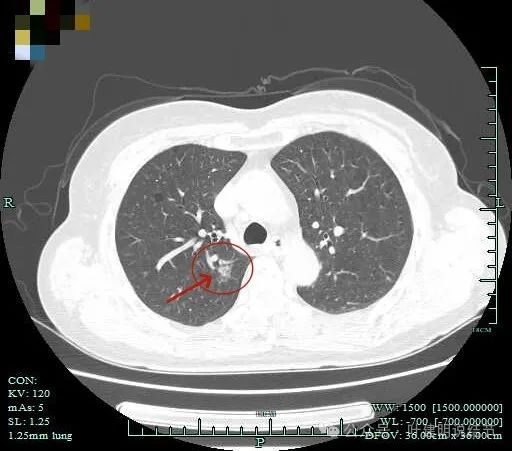
2024年5月在杭州市肿瘤医院我门诊时复查的影像示右上叶前段有磨玻璃结节,密度较淡,但轮廓与边界清,是像肿瘤范畴的结节的。
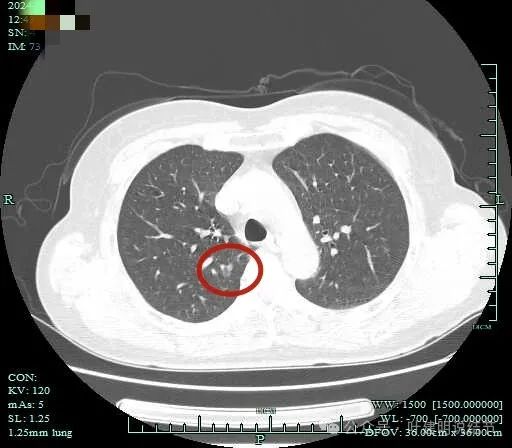
上叶后段结节开始出现,密度略不均。
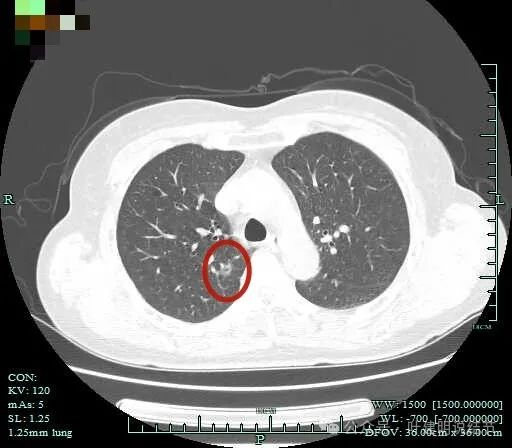
整体轮廓清,邻近血管有发出小分支进入病灶,灶内有空泡征,整体轮廓与边界清。
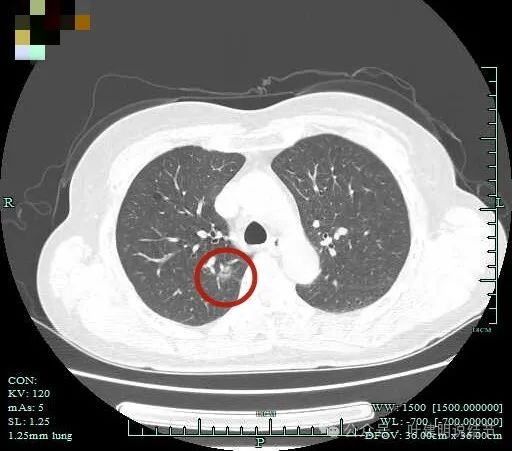
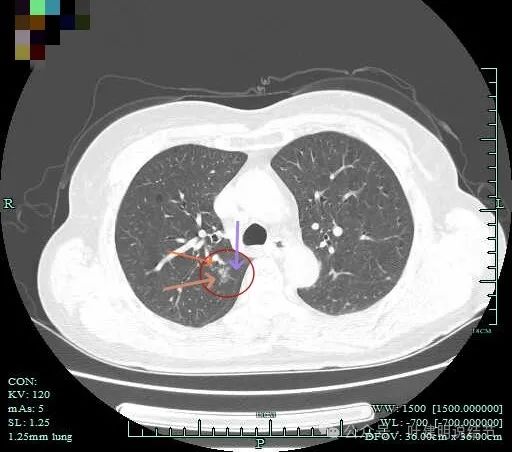
边缘毛糙,灶内血管走行,有小空泡或细支气管扩张。
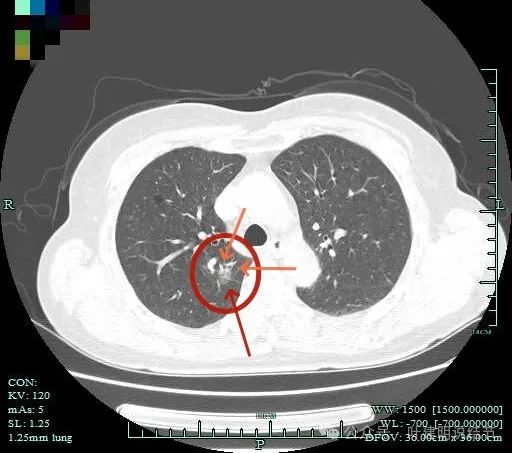
密度不均,有多支血管进入,整体轮廓清。
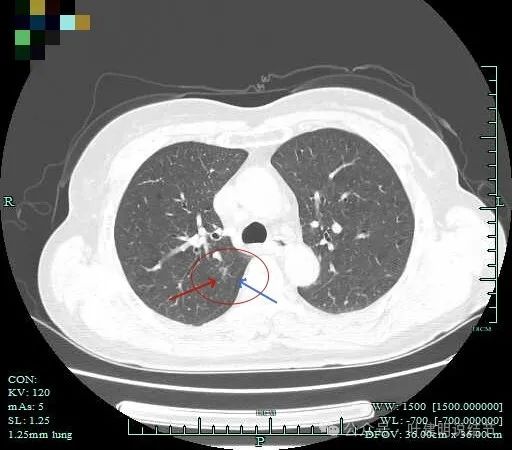
灶内血管穿行明显。
边缘毛刺与分叶,灶内密度略杂乱。
边缘区域。
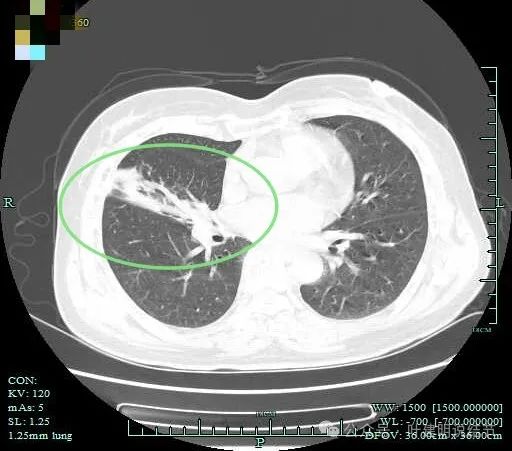
中叶陈旧结核灶。
临床考虑:
1、诊断:患者的右上叶两处病灶明显与中叶病灶形态不同,它们是磨玻璃或混合磨玻璃密度,轮廓与边界清,随访持续存在,是肿瘤范畴的病灶。但中叶病灶影像上看就像慢性炎,再加上之前结核相关化验以及当时纤支镜的检查结果,肺结核是确诊的。所以要二元论来看待右肺不同的病灶。
2、手术与否的考虑:由于右上后段结节密度不纯,考虑至少是微浸润性腺癌,前段的相对较纯,也小,原位癌或不典型增生可能性较大。如果结核情况稳定,肺癌需考虑手术切除;但若结核仍有活动或不稳定,按此二病灶的形态也可先半年复查随访,并继续积极治疗结核。
3、中叶的陈旧病灶已经基本不可能吸收好转,气管镜示存在中叶外侧段支气管狭窄以及开口瘢痕,是否需要同期切除中叶?此意见在科内进行了讨论,最终意见考虑中叶一来尚未完全失功毁损,二来中叶的异常也没有造成临床明显的症状,而且以后若真的闭塞也不一定会有症状。所以不建议预防性的先切除中叶,宁可以后真有中叶综合征并产生临床症状时再予以考虑。
最后结果:
杭州市第一人民医院胸外科叶建明团队为其进行了胸腔镜微创手术。
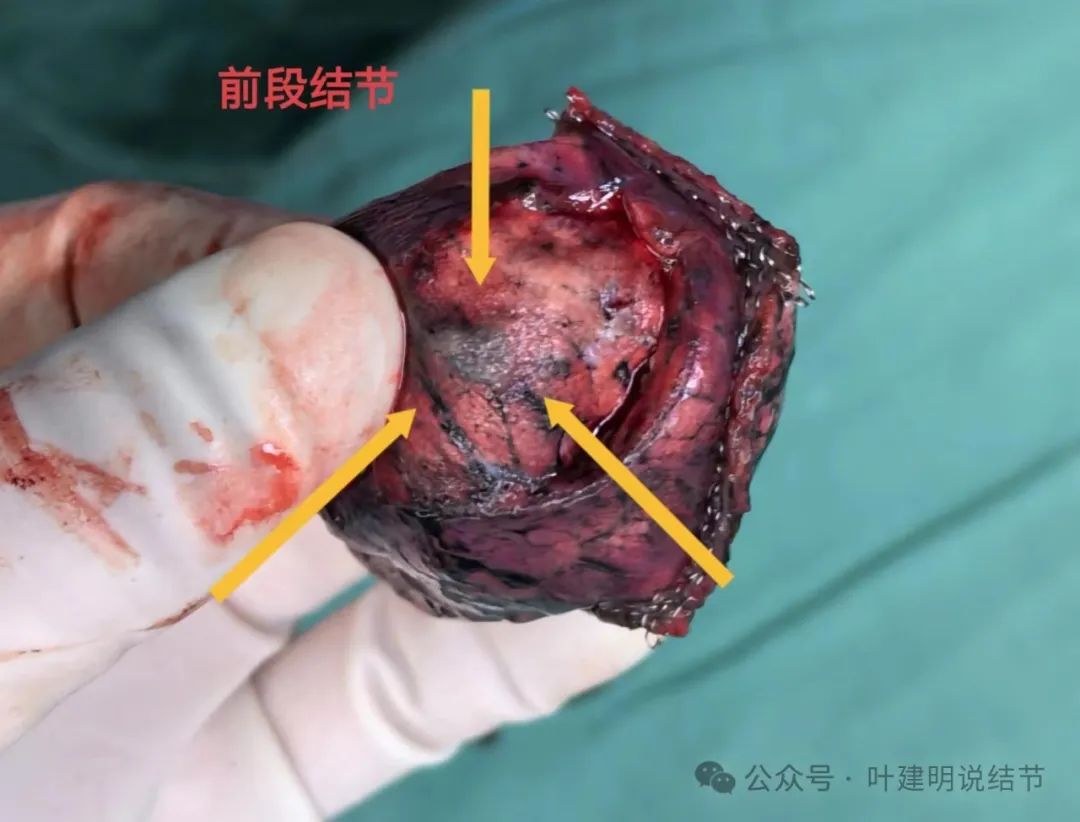
前段结节,切面灰白,质较硬。
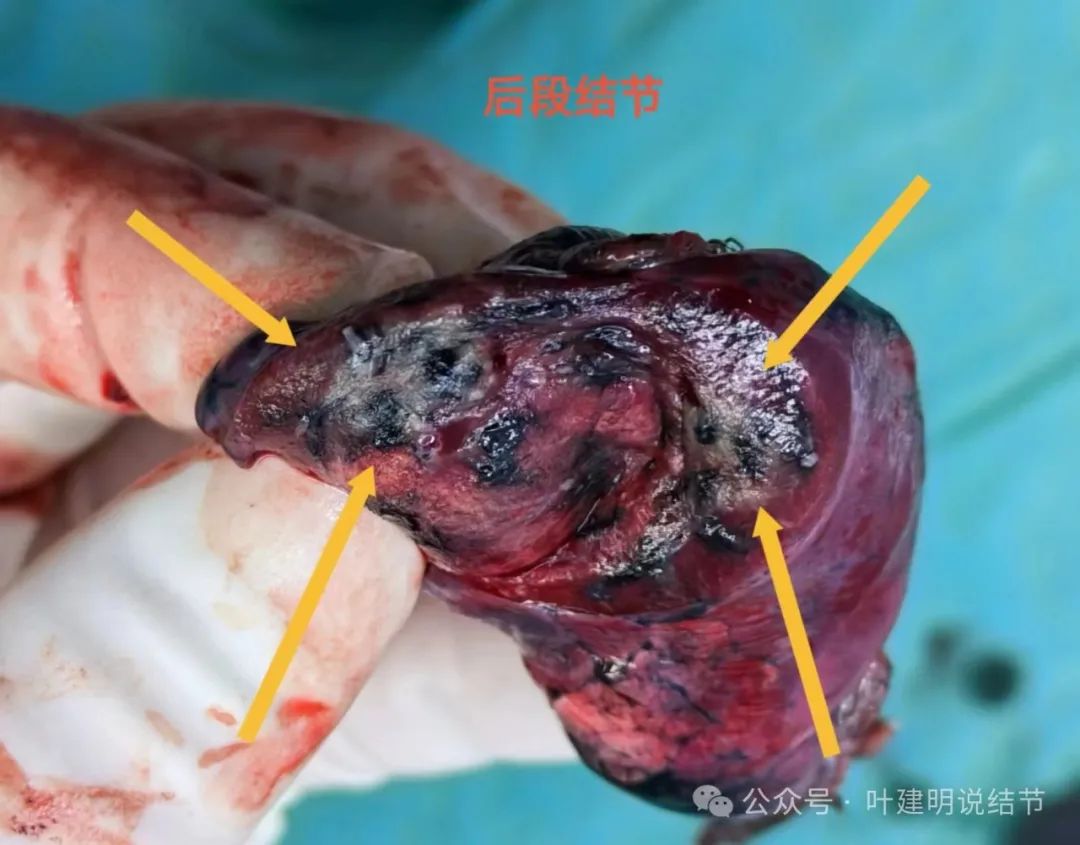
后段结节范围较前段的大,切面灰黑,质较硬。

病理示:前段原位癌,后段浸润性腺癌,腺泡型70%,贴壁型30%。
感悟:
临床上结核合并肺癌也并非罕见,但如何区分两在磨玻璃肺癌病灶与实性结核病灶共存时,其实相对仍是容易的,磨玻璃肺癌有其影像特征,并随访过的话仍容易判断出来。但若均实性结节,可能会更加困难一些,则要抗结核治疗后病灶吸收好转与否以及动态变化来评估。对于何时针对此类磨玻璃密度肺癌的干预,需要请内科医生综合检查评估,结核控制良好,非活动状态下手术更为稳妥。当然若是传统实性肺癌,与结核共存,则应该多学科讨论后选择更早的干预时机。


